Escaras em idosos: prevenção e cuidado
As escaras, atualmente chamadas com mais precisão de lesões por pressão, são feridas que surgem quando uma área do corpo fica submetida à pressão contínua, geralmente sobre regiões ósseas, como sacro, quadris, calcanhares, tornozelos, cotovelos e parte posterior da cabeça. Em idosos, o risco é maior porque a pele tende a ser mais fina, menos elástica, mais seca e menos resistente a atritos, além de ser comum haver redução da mobilidade, incontinência urinária ou fecal, desnutrição, doenças crônicas e permanência prolongada na cama ou cadeira.
A prevenção das lesões por pressão é reconhecida como uma prática essencial de segurança do paciente. A Anvisa destaca que a prevenção é responsabilidade da equipe multidisciplinar em todos os níveis de atenção, especialmente em pessoas vulneráveis, como idosos acamados ou com mobilidade reduzida. O Ministério da Saúde também mantém protocolo específico para prevenção de úlcera por pressão, com foco em avaliação de risco, cuidado com a pele, reposicionamento, nutrição e uso de superfícies adequadas.
O que são escaras e por que elas aparecem em idosos
A escara não surge apenas porque o idoso “ficou muito tempo deitado”. Ela é resultado de um conjunto de fatores. A pressão constante reduz a circulação sanguínea local; sem oxigênio e nutrientes suficientes, a pele e os tecidos abaixo dela começam a sofrer lesão. Quando há atrito, umidade e deslizamento do corpo na cama ou cadeira, o risco aumenta ainda mais.
Um exemplo comum ocorre quando o idoso fica sentado por várias horas em uma poltrona, com pouca mudança de posição. Mesmo que a pele pareça normal no início, a região do sacro e das nádegas pode começar a apresentar vermelhidão persistente. Se nada for feito, essa alteração pode evoluir para ferida aberta. Outro cenário frequente é o calcanhar apoiado diretamente no colchão durante muitas horas, principalmente em idosos magros, diabéticos ou com má circulação.
A lesão por pressão pode se apresentar com pele íntegra avermelhada, bolha, ferida superficial, perda profunda de tecido ou até exposição de estruturas internas em casos graves. O guia internacional EPUAP/NPIAP/PPPIA afirma que as recomendações de prevenção e tratamento devem ser baseadas em avaliação clínica, controle de pressão, cuidado com a pele, suporte nutricional e escolha adequada de superfícies de apoio.
Principais fatores de risco
Imobilidade e redução da capacidade de mudar de posição
O maior risco aparece quando o idoso não consegue se virar sozinho na cama, levantar-se da cadeira ou perceber desconforto em determinada parte do corpo. Pessoas com sequelas de acidente vascular cerebral, demência avançada, fraturas, Parkinson, fraqueza intensa ou sedação prolongada precisam de atenção contínua.
Na prática, o cuidador deve observar se o idoso permanece muitas horas na mesma posição. Não basta perguntar se ele está confortável, pois alguns idosos têm sensibilidade reduzida ou dificuldade de comunicação. A rotina deve incluir inspeção visual da pele, especialmente nas áreas de apoio.
Umidade, suor e incontinência
A pele úmida fica mais frágil. Urina, fezes e suor alteram a barreira natural da pele e favorecem irritações. Em idosos que usam fraldas, o cuidado deve ser ainda maior, pois uma pele irritada rompe com mais facilidade quando sofre pressão ou atrito.
O erro comum é trocar a fralda apenas quando está muito cheia. O ideal é verificar com frequência, higienizar suavemente, secar sem esfregar e usar produtos de barreira quando indicados por profissional de saúde. A pele não deve ficar “abafada” e úmida por longos períodos.
Desnutrição, desidratação e perda de massa muscular
A pele precisa de nutrientes para manter sua integridade e cicatrizar. Idosos com baixa ingestão alimentar, perda de peso, anemia, baixa ingestão de proteínas ou pouca hidratação têm maior risco de desenvolver lesões e maior dificuldade de recuperação. A prevenção não depende apenas de colchão ou mudança de posição; depende também de alimentação adequada.
Quando o cuidador percebe perda de apetite, emagrecimento, dificuldade para mastigar ou engolir, deve comunicar a família e buscar avaliação profissional. Em muitos casos, nutricionista, médico e fonoaudiólogo precisam participar do cuidado.
Como identificar os primeiros sinais
Vermelhidão que não desaparece
O sinal inicial mais importante é uma área avermelhada que não clareia ao aliviar a pressão. Em peles mais escuras, pode aparecer como região arroxeada, escurecida, endurecida, quente, fria, dolorida ou diferente do restante da pele. Esse estágio exige ação imediata: retirar a pressão da região, observar a evolução e comunicar a equipe de saúde.
Nunca se deve massagear uma área avermelhada sobre proeminência óssea. Esse é um erro comum. A massagem pode agravar a lesão em tecidos já fragilizados.
Bolhas, feridas e áreas escurecidas
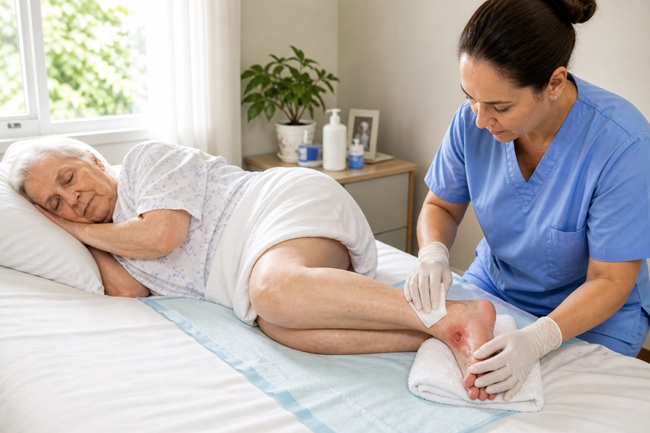
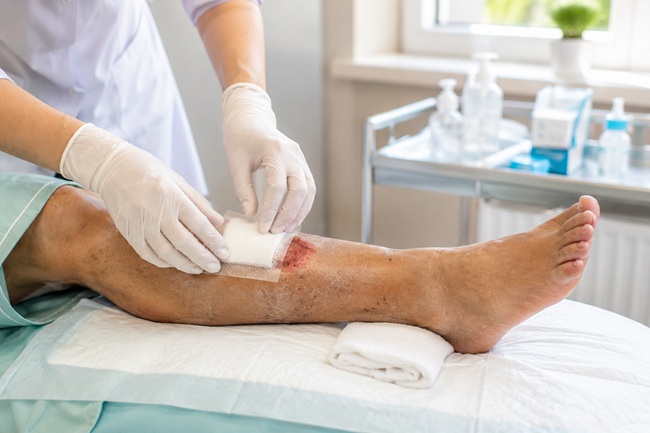
Quando aparecem bolhas, perda de pele, secreção, mau cheiro, tecido escuro ou dor intensa, a situação exige avaliação profissional. Feridas abertas não devem ser tratadas com receitas caseiras, pomadas aleatórias, álcool, água oxigenada, talcos ou produtos irritantes. O curativo correto depende do tipo de tecido, profundidade, presença de infecção, quantidade de secreção e condição geral do idoso.
Prevenção diária: o que fazer na prática
Mudança de posição planejada
A mudança de decúbito é uma das medidas mais importantes. Em idosos acamados, a posição deve ser alternada regularmente, respeitando tolerância, condição clínica e orientação da equipe. Em cadeira, o idoso também precisa aliviar pressão, pois ficar sentado por muitas horas pode ser tão prejudicial quanto permanecer deitado.
Na cama, é comum alternar entre decúbito dorsal, lateral direito e lateral esquerdo, usando travesseiros para reduzir pressão direta sobre quadris, joelhos e tornozelos. O idoso não deve ficar completamente apoiado sobre o osso do quadril por longos períodos. O ideal é posicioná-lo levemente inclinado, com apoio estável e confortável.
Nos calcanhares, uma conduta prática é deixá-los suspensos, sem pressão direta contra o colchão, usando apoio adequado sob as pernas. O travesseiro não deve comprimir a parte posterior do joelho de modo a prejudicar circulação.
Inspeção da pele todos os dias
A pele deve ser observada diariamente. O cuidador deve olhar sacro, nádegas, calcanhares, tornozelos, cotovelos, ombros, nuca, orelhas e regiões sob dispositivos, como sondas, máscaras, cateteres, talas ou fraldas. Lesões também podem surgir por pressão de equipamentos e não apenas pelo contato com a cama.
A inspeção deve procurar vermelhidão persistente, rachaduras, áreas úmidas, descamação, bolhas, endurecimento, calor, dor e secreção. Quanto mais cedo a alteração é percebida, maior a chance de impedir evolução para ferida profunda.
Higiene sem agressão à pele
A higiene deve limpar sem machucar. Banhos muito quentes, esfregação forte, sabonetes agressivos e excesso de fricção removem a proteção natural da pele. O correto é usar limpeza suave, secar com toalha macia por toque e hidratar regiões ressecadas, evitando excesso de produto em áreas úmidas ou dobras.
Em caso de incontinência, a limpeza deve ser feita logo após evacuação ou urina. A pele deve ser protegida contra umidade, principalmente na região íntima, glúteos e virilha. Quando houver irritação persistente, assadura intensa ou ferida, é necessário buscar orientação de enfermagem ou médica.
Superfícies de apoio adequadas
Colchões, almofadas e coxins ajudam a redistribuir pressão, mas não substituem a mudança de posição. Colchão pneumático, colchão de espuma especial ou almofada de redistribuição de pressão podem ser indicados conforme o risco do idoso. A escolha deve considerar peso, mobilidade, presença de feridas, tempo sentado ou deitado e recursos disponíveis.
Um erro frequente é usar boias em formato de anel para “proteger” a região lesionada. Elas podem concentrar pressão nas bordas e piorar a circulação local. Também não se deve improvisar apoios duros ou deixar dobras de lençol sob o corpo, pois pequenas irregularidades podem aumentar atrito e pressão.
Cuidados quando a escara já apareceu
Casos leves
Quando há apenas vermelhidão persistente, sem ferida aberta, a prioridade é retirar pressão da área, manter a pele limpa e seca, evitar fricção e observar evolução. O cuidador deve registrar quando percebeu a alteração, em qual local, tamanho aproximado e se há dor. Se a vermelhidão não melhora após alívio da pressão ou se piora, é necessário avaliação profissional.
Casos moderados
Quando há bolha, ferida superficial, perda parcial da pele ou secreção leve, o cuidado deve ser orientado por profissional. Nessa fase, o risco de contaminação aumenta. O cuidador deve evitar manipular excessivamente a ferida, não aplicar produtos sem prescrição e manter a pressão afastada da região.
Também é importante observar sinais de piora: aumento da área ferida, secreção amarelada ou esverdeada, mau cheiro, dor crescente, pele ao redor quente e vermelha, febre ou sonolência incomum.
Casos graves
Lesões profundas, com cavidade, tecido escuro, necrose, exposição de gordura, músculo ou osso, exigem atendimento especializado. Em idosos frágeis, uma lesão grave pode trazer risco de infecção importante, internação e piora rápida do estado geral.
Nesses casos, o cuidador não deve tentar remover tecido morto, cortar pele, usar substâncias caseiras ou “secar” a ferida com produtos agressivos. O tratamento pode envolver curativos específicos, controle de infecção, avaliação nutricional, manejo da dor e acompanhamento de enfermagem, médico e outros profissionais.
Erros comuns que devem ser evitados
Um dos erros mais frequentes é esperar a ferida abrir para agir. A prevenção começa na vermelhidão, na pele ressecada, na fralda úmida, no calcanhar pressionado e na falta de mudança de posição. Outro erro é acreditar que um colchão especial resolve tudo. Ele ajuda, mas não elimina a necessidade de inspeção, reposicionamento, higiene e nutrição.
Também é perigoso usar pomadas, antibióticos, álcool, água oxigenada, açúcar, borra de café, plantas ou misturas caseiras. Além de irritar a pele, essas práticas podem atrasar a cicatrização e mascarar sinais de infecção. O cuidado correto depende de avaliação técnica.
Outro ponto importante é puxar o idoso pelo lençol ou arrastá-lo na cama. Esse movimento causa fricção e cisalhamento, lesionando tecidos frágeis. O ideal é movimentar com técnica, usar lençol móvel quando possível e pedir ajuda quando o idoso é pesado ou tem dor.
Quando procurar ajuda profissional com urgência
A família ou o cuidador deve procurar atendimento quando a lesão aumenta rapidamente, há ferida profunda, mau cheiro, secreção intensa, febre, dor forte, pele ao redor muito vermelha ou quente, sonolência fora do habitual, confusão mental ou piora do estado geral. Em idosos, infecções podem se manifestar de forma discreta, às vezes sem febre alta.
Também é indicado buscar orientação quando o idoso passa a ficar mais tempo acamado, perde peso, deixa de se alimentar bem, começa a usar fraldas continuamente ou retorna de internação hospitalar. Esses momentos aumentam o risco de lesão por pressão e exigem plano preventivo mais rigoroso.
Conclusão
Escaras em idosos não devem ser vistas como consequência inevitável da idade ou da imobilidade. Na maioria das situações, é possível reduzir muito o risco com medidas simples, constantes e bem executadas: mudança de posição, inspeção diária da pele, higiene cuidadosa, controle da umidade, alimentação adequada, hidratação, uso correto de superfícies de apoio e comunicação rápida com profissionais de saúde.
O cuidador tem papel decisivo porque está presente nos detalhes da rotina. Ele percebe a pele avermelhada, a fralda úmida, o idoso que não muda de posição, o calcanhar pressionado, a perda de apetite e os primeiros sinais de desconforto. Agir cedo é o que separa uma irritação controlável de uma ferida grave.
Referências Bibliográficas
ANVISA – AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA. Práticas de segurança do paciente em serviços de saúde: prevenção de lesão por pressão. Brasília: Anvisa, 2023.
BRASIL. MINISTÉRIO DA SAÚDE. Protocolo para prevenção de úlcera por pressão. Brasília: Ministério da Saúde, 2013.
EPUAP; NPIAP; PPPIA. Prevenção e tratamento de úlceras/lesões por pressão: guia de prática clínica. Europa/Estados Unidos/Internacional, 2019.
NATIONAL PRESSURE INJURY ADVISORY PANEL (NPIAP). Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. Washington: NPIAP, 2019.
SOCIEDADE BRASILEIRA DE GERIATRIA E GERONTOLOGIA. Manual de cuidados com a pele do idoso. Rio de Janeiro: SBGG, 2018.
POTTER, Patricia A.; PERRY, Anne Griffin. Fundamentos de Enfermagem. 9. ed. Rio de Janeiro: Elsevier, 2018.
SMELTZER, Suzanne C.; BARE, Brenda G. Tratado de Enfermagem Médico-Cirúrgica. 12. ed. Rio de Janeiro: Guanabara Koogan, 2014.
GUYTON, Arthur C.; HALL, John E. Tratado de Fisiologia Médica. 13. ed. Rio de Janeiro: Elsevier, 2017.
SILVA, Roberto Carlos Lyra da; FIGUEIREDO, Nébia Maria Almeida de. Feridas: fundamentos e atualizações em enfermagem. São Paulo: Yendis, 2016.
MORAES, José Luiz Telles de; MARIN, Maria José Sanches. Enfermagem gerontológica: cuidados ao idoso. São Paulo: Atheneu, 2012.
EUROPEAN WOUND MANAGEMENT ASSOCIATION (EWMA). Position Document: Pressure ulcer prevention. Londres: MEP Ltd, 2018.
ORGANIZAÇÃO MUNDIAL DA SAÚDE (OMS). Cuidados integrados para pessoas idosas (ICOPE): diretrizes. Genebra: OMS, 2017.

Publicar comentário